糖尿病代謝内科

https://cdn.jsn.or.jp/data/CKD2018.pdf
【DM】
1型糖尿病、分泌能低下したT2DMなどでも必要単位数は人により様々
→1日30単位使っていても分泌能がある程度残っている人もいるし、分泌能ほぼ枯渇していても1日15単位くらいのこともある
・HbA1c→1~2か月の血糖反映
安定化HbA1cに至る
鉄欠乏性貧血、VB12欠乏性貧血、脾摘後貧血などではRBC寿命が長くなりHbA1c高値に。
・グリコアルブミン {12.3~16.9%} →2, 3週間くらいの血糖反映 (Alb T1/2: 17 days)
不可逆反応を含む。HbA1cより糖化反応性が高いため食後高血糖を反映しやすい。
→1型糖尿病、妊娠糖尿病、糖尿病の急性増悪などで。
☆低血糖にしないことが重要
低血糖により惹起される病態…VF、低血糖脳症(12~24h)
また、繰り返しの低血糖は認知機能障害を進行させる。
注射の単位数が多いと低血糖リスクとなるので経口血糖降下薬を併用し単位数を下げることもある。
※Somogyi効果…低血糖経過に対する二次的な高血糖。特に夜間の低血糖経過は患者が自覚できず、早朝には高血糖となり隠される可能性があり注意。
☆入院時
・入院前の経過…インスリン需要ある患者か、入院前加療は内服のみかインスリン使用か、それで血糖コントロールがうまくいっていたのか。
・普段との食事の差(特に炭水化物、糖質)、歩行障害の問診、神経所見(感覚障害はあったても気を付けましょうと言うくらいしかできないが。。)
・インスリン分泌能 (C peptide index)
・眼科診察→DM網膜症ある場合、急速血糖コントロールで増悪する可能性がある (early worsening)
・膵癌のスクリーニング
・CVRR... 自立神経障害で変動係数減少
・ABI/PWV→異常あれば四肢血管エコー
・HbA1c...2か月くらいの血糖値を反映、ただしHb低下時はRBC生存期間短縮している可能性あり、RBCにGluが結合する度合いが低くなるので参考値となる。
合併症予防 HbA1c<7.0%

・血糖コントロール
合併症予防 BS≦140
感染症予防 BS<180。これ以上は好中球貪食能が下がる。
逆に110とかまでは下げなくていい
術後OHA再開時期は、インスリンでBS<200に保つべき期間を考える。
ex) 術後5日でENT→入院中はOHA再開せずインスリンで管理、退院でやむなく一斉再開
目標…140~180。朝食前BS÷20 ≒ HbA1c
・インスリン分泌能
・C peptide index: CPRx100/Glu
空腹時 0.8~1.2、食後2時間 1.5~2
ただし腎機能低下例ではC peptideの血中濃度が上昇する(腎代謝低下)ので参考程度
・DPP4i内服のみでHbA1c良好→分泌能保てているはず
☆分泌能が低い症例ではインスリン投与した時に自己分泌による緩衝が期待できないので低血糖/高血糖になりやすい。必要に応じ1単位ずつ変えていく。
Insulin
責任インスリンを調整。
※目標HbA1cを意識し調整。BS<100にはならないようにしたい。
食事可能患者の目安単位数:
一日単位数 体重 x0.7~1 U 3分の1を持効型基礎分泌
開始単位:
一日単位数 体重 x0.2で各食前2:3:2に分割 →70kg患者で4-6-4
とはいえ、まずはq 2-2-2-0で様子を見る
・持効型
<トレシーバ>定常状態で作用42時間以上
<ランタスXR>立ち上がり1~2時間、作用24時間
→ランタスの方が1日で結果が分かる
入院中の持効型はランタスで調整してからトレシーバに移行というのも良い。
※上振れ/下振れ経過があるが全体的には高めで推移は安定している時 (ex: 150-160-135-150)はq 1u上げると翌日BS<100になりかねない。 →t +1uも考慮する。
※Somogyi効果による早朝高血糖の場合は持効型を減量する必要があり要注意。
※早朝だけでなく、検査などによる禁食の後も持効型の効果を見るには良い。
・中間型 n
<ノボリンN>立ち上がり約1.5時間、ピーク4~12時間、持続24時間
1日2回でより調節しやすい持効型と考える。
朝夕の単位固定→退院までに持効型に移行
ex) n 朝9-夕9→t 18
・即効型 r
食前打ち
<HuR>立ち上がり30分、ピーク1~3時間、持続5~7時間
皮下注の効果は10uで頭打ち。
☆糖入り補液への混注
周術期や鎮静患者には糖入り補液にインスリン混注してしまおう。
糖入り補液へのインスリン混注:Glu 5~10g/insulin 1U →まず Glu 7g / HuR 1u
スケールが掛かったら適宜割り付ける。
[ソルデム3AG Glu 37.5g/r 5u x4本回しでS/S total 8u/day→翌日は各r 2u増量し7uにする]
※K+ follow
・超速効型 q
食直前打ち
食後打ち…食事摂取量が不安定な患者に
<ノボラピッド>立ち上がり約15分、ピーク1~3時間、持続3~5時間
<ヒューマログ>立ち上がり約15分未満、ピーク0.5~1.5時間、持続3~5時間
食後打ち例)主菜8~10割→決め打ち全量
主菜4~7割→決め打ちの半量、小数点切り捨て
主菜0~3割→0単位
☆インスリン持続静注
HHS, DKAで外液負荷後もBS>400が遷延している場合
開始用量... 0.05~0.1U/kg
BS降下速度... <100/h, 1hごとに血糖とK⁺測定
K補充... <3.3ではインスリン投与を中止 (詳細はDKAのK投与で検索)
・s/s: スライディングスケール
◎ope後、感染症
BS<200を目指してs/s強気にかけていく。
◎T1DM、食指不安定など低血糖リスクが高いとき
決め打ちは下振れしてもhypoにならないように弱気に。
accidentalな高血糖にs/s: BS 201, q+2u~などで過補正にならないよう補正していく。
◎目標HbA1c 8.0%、目標血糖値OHA再開後で血糖推移を見たい、など
s/s弱めに
例) 強めs/s
BS>151 q+2u, >201 q+3u, >251 q+4u, >301 q+6u, >351 q+8, >401 Dr call
例) 弱め
BS>201 q+1u, >251 q+2u, >301 q+3u, >351 q+4u, >401 Dr call
経口血糖降下薬
まず心血管予後に改善のエビデンスがあるビグアナイド/SGLT2i/GLP-1 analogue
DPP4iは血糖改善の効果は大きいし副作用が少ないので高齢者には処方しやすいが、心血管系の予後改善のエビデンスは無い
※患者に合う機序の薬を処方することが大事 (オーダーメイド治療!)
※食事療法の方が大事 diet failureは何してもダメ
<ビグアナイド系>
◎メトホルミン塩酸塩 (メトグルコ)
機序がよく分からぬ
ミトコンドリアの呼吸鎖(特にcomplex 1)を一過性に抑制
・筋GLUT4Rの細胞膜へのトランスロケーション促進→インスリン抵抗性改善
※乳酸アシドーシス 腎機能障害(→要調節)、脱水(手術)はリスク高める
→高齢者、利尿薬併用、アルコール多飲者などには注意が必要
ヨード造影剤もリスクを高めるため、検査2日前から休薬する
術前休薬の補助は長時間型でなく、短時間型で良い。
※T2DMでインスリンが大量に分泌されているのに抵抗されているような症例でPO。インスリン依存状態の患者ではメトホルミン処方しても単位数は減らない感じらしい。
<SGLT-2 inhibitor>
~フロジン
◎ダパグリフロジン (フォシーガ)
BS降下作用はちゃんとある
※腎機能低下例ではそもそも効果が無いので使わない。
※脱水、UTI、正常血糖ケトアシドーシス
尿排泄できるから高血糖にならないだけでDKAと本質は同じ。不適切なインスリン減量、脱水はリスク。また、脱水により腎機能低下しやすいので飲水励行する
<GLP-1 activator>
insulin分泌促進+満腹中枢刺激 [吐き気がする]
体重減少、食生活改善も見込める…!? [1か月程度で戻ってしまった]
※投与方法が煩雑
◎セマグルチド (オゼンピック) ...0.25~0.75mgで調節/増量可能
週1皮下注 or 毎朝内服(2021/12~)。ただし内服方法も煩雑。
BBB通過し食欲抑制効果があるため肥満患者向け。
◎デュラグルチド (トルリシティ) ...腹部症状が軽度
週1皮下注。
BBB通過せず食欲維持できるためやせ患者向け。
<DPP-4 inhibitor>
◎リナグリプチン (トラゼンタ) t1/2≒100h 禁忌が無いのでとりあえずこれで可
◎シタグリプチン (ジャヌビア) t1/2≒12h ※腎障害例では要調節
◎ビルダグリプチン (エクア) t1/2≒2h ※肝障害例では禁忌

<SU薬>
<グリニド系>
◎レパグリニド (シュアポスト) t1/2=0.8h, 作用時間4h
各食直前に内服。胆汁排泄。腎障害でも慎重投与OK。
[レパグリニド+クロピドグレルによる遷延性重症低血糖あり]

<α-GI: α-glucosidase inhibitor>
食後高血糖を緩やかに。
BS4点測定値のわりにHbA1cが高い場合には食後の一時的な血糖スパイクが予想され(超速効型インスリンでも作用4時間程度はあり、それにより次の食前までには下がる)、特に推奨される。
※腹部症状(排ガス増加、下痢、便秘)に注意。イレウスリスクある患者では躊躇する
満腹感・腹部不快感で食事摂取量が減ってくれる
◎ミグリトール (セイブル)
◎ボグリボース (ベイスン)
<チアゾリジン系>
PPARγ activator→脂肪細胞を変化させる
※近位/遠位尿細管のNa再吸収亢進作用により浮腫を起こしうる
※レプチン抵抗性を改善するわけではない…?食欲は変化しないらしい
※膀胱がんリスクある可能性
◎ピオグリタゾン (アクトス)
<新規>
◎イメグリミン (ツイミーグ)
ミトコンドリア呼吸鎖複合体Ⅰを部分的に阻害して、酸化ストレスを減らし細胞死を減らす
・内因性ステロイド分泌が抑制されるため早朝血糖値が上昇しない
→持効型は不要な例も多い
・耐糖能が下がるだけで糖新生はさほど亢進しない
→食事しなければ意外とBS上がらない。らしい。
→スライディングを強めにかける
固定もいきなり4単位とか上げないと追いつかない
day 2には10uくらい必要になることも。。
・デキサートの時刻、輸液の時間とGlu含有量に注意。
[10:00-で当日昼食前BSすでに高い]
・食思不振がいつ来るか分からないので基本は食後打ち。
→元々内服のみの場合、デキサート終了してから3日程度で漸減させ決め打ち0に、さらに5日程度で元に戻る感じか?血中半減期 (6h)と生理的半減期 (48h)は全く異なるので注意。
DKA/HHS
ケトン分画
SPIDDM:Slowly progressive insulin-dependent diabetes mellitus (緩徐進行 1 型糖尿病)
GADAb (+)だが急性経過を取らなかったDM。
早期にインスリン導入した方が分泌能が保持される傾向がある。(分泌能が枯渇するとインスリン導入しても血糖コントロールが難しい)
→T2DMらしくてもGADAbは必ずチェック。
→1日1回持効型だけでも打ってもらうのはお手軽 (BOT: Basal-supported Oral Therapy)
妊娠糖尿病 GDM: gestational diabetes mellitus
<診断基準>
・空腹時 <92
・75gOGTT 1h <180, 2h <153
どれか一つでも掛かったらGDM。
<食事>

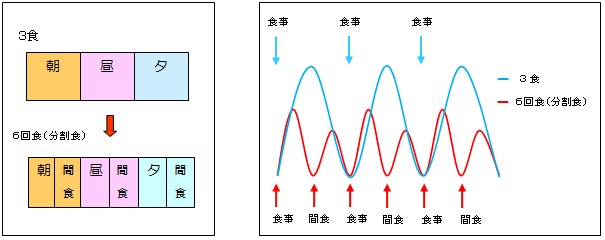
※hypo: ≦60でOK。何よりも高血糖を避ける。
※出産により耐糖能は劇的に改善する。
出産後は血糖4検+Insulin offで経過観察。
低血糖の対応
50% Glu 20mL 2A→以後は外液のみで、糖分入れなくても血糖降下しないことを確認。
[BS 30, 50% Glu 20mL 2A→5% Glu→1h BS 150→2h Glu 130→帰宅→6時間後再搬送]
・夜間の低血糖が続く場合は眠前にジュースなども。
[肝硬変では糖新生が低下。AST/ALT上昇例というよりPT低下例が肝硬変like]
【脂質】
Lipo proteinによる運搬… Chol, TG, PL (リン脂質)
core... Chol エステル, TG
外殻... free Chol, PL, apo-lipo protein (脂質たちと結合するタンパク質)
TG
酒、脂、果物で上昇
TG >400ではLDL-Choの評価は参考値となる
ぺマフィブラート (パルモディア)
PPARαリガンド
総合内科
CPA対応
舌根沈下→経鼻エアウェイ
アミオダロン300mg→150mg
トルサデポアン→硫酸マグネシウム 0.5~1g 5分以上かけて
mona...モルヒネ、O2、ニトログリセリン、バイアスピリン
検査
採血は週1は行う
感染を疑う時、次回採血はいつにするか?
バルーン挿入中の膿尿→基本的に無視、採血フォローするほどではない
CXR増悪→呼気時に撮影したのかもしれない、体位は同じか?
基本的に症状に基づいて感染を疑う(体温や身体所見)。[WBC上昇しない細菌性肺炎を経験した。BT上昇したが喀痰増加無く、CXRやや透過性低下、分画にて好塩基球・単球%の軽度上昇を認めたのみ]
喀痰培養... 上皮数/白血球数で、上皮が多いとサンプルとしての質が悪い。白血球貪食像があると良い。
降圧薬
基本的に夜処方。
ただし生理的には午前中の血圧が高いことが多いので日内変動もチェックして処方。
ARB, ACE blocker, Ca blocker, β blockerが第一選択
https://www.jpnsh.jp/data/jsh2019/JSH2019_hp.pdf
◎アムロジン 36hくらい
ニフェジピン MRT 12hくらい
ARB、ACEiは腎保護作用あり
呼吸器管理
肺保護のためVT: tital volume 6~8mL/kg (理想体重で)
プラトー圧<30 cmH2O
CPAP: continuous positive airway pressure PEEPのみ
A/C PC 普通はこれ。
A/C VC 筋弛緩して行う。(確実な換気が得られるが自発があるとPi跳ね上がってしまう)
抜管基準
・FiO2 <0.5
・P/F >200
・覚醒し従命が入る、咳嗽可能 (咳、できますか?)
→PEEP下げるときは2~3 cmH2O/6hのペースで
飲水テストOKなら嚥下食から
鎮静
RASS
・そわそわ/呼吸器ファイティングがあるか
・呼びかけで開眼するか
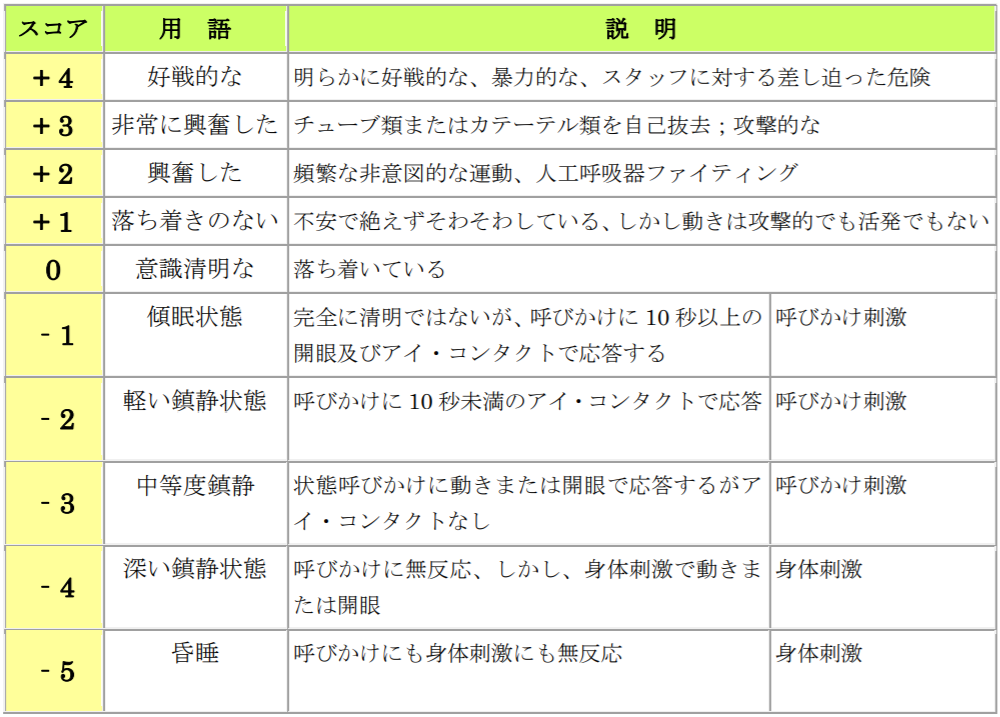
BISモニター
ロクロニウム投与するとRASSができないのでBISモニターを使う。
100... 覚醒
40~60にコントロール
in/out管理
in... 輸液、食事
out... 不感蒸泄 BTも考慮し計算、尿Ba/便中水分
整腸剤
ポリファーマシーに注意!
抗菌薬投与中もOK
・ビオフェルミン/ラックビー 乳酸菌
抗菌薬耐性が無いのでビオフェルミンR/ラックビーRに。
慢性下痢
アルコールによる膵炎→膵機能障害→消化不全→下痢
◎ロペラミド
CV抜去
胸腔陰圧にさせない!
・「仰臥位」または「トレンデンブルグ位」で抜去する
・吸気後に息を止めてもらい、抜去する
・抜去部は5分以上圧迫する
・抜去部は密閉性の高いドレッシング材で覆う
入院中の新規発症の末梢性めまい
長期臥床・術後臥床はBPPV発症リスク。
痔核
<問診/検査>
転んだ→どっちに?
ペースメーカー、CVポート、その他デバイス留置されていないか?
血管内治療の禁忌項目に該当するか?
抗血栓薬内服、大動脈解離の併存を疑う症状、など
キーパーソンは?
心原性?アテローム血栓性?→BNP, LDL-Choなども採血に。
血管リスク…ホモシステイン (メチオニンの代謝産物)による血管障害
V. B6, V. B12, 葉酸の欠乏によりホモシステインが貯留
→ホモシステイン、V. B6, V. B12, 葉酸も採血に。
発症時刻不明だが少々時間が経っていそうな脳梗塞の脳浮腫画像は細胞障害性なのか血管障害性なのか不明(細胞障害性浮腫-初期→血管障害性浮腫-day 14)。
待機的に頸動脈エコー、心エコー検査
<治療>
ステント留置前に2週間バイアスピリン内服し抗血小板の状態にする。
バイアスピリン、クロピドグレルは初日のみloaidng量で内服。
エダラボンは添付文書的には14日まで。DPCで10日までは加算。発症直後に投与しないと効果が期待できないため24時間以内に開始。腎障害リスクもあるので実際は数日だけだったり。。そもそも発症14日目以降は脳浮腫引いてくるので不要と考えられる。
脳炎鑑別
腫瘍随伴症候群→全身CT撮像
GBS見逃し
→MMTで筋力低下あるときは腱反射もとる!
てんかん後→皮質(~皮質下)に異常信号でることがある
https://www.jstage.jst.go.jp/article/jstroke/36/4/36_247/_pdf
心電図RR間隔
100心拍でもRRの変動係数(CVR-R: %)で自律神経障害があるか見る。
消化管運動などによるRR間隔変動が十分にあるか。
http://square.umin.ac.jp/~kennsa/physicaltest/ecg/rr.html
https://kompas.hosp.keio.ac.jp/sp/contents/000390.html
POTS: Postural orthostatic tachycardia syndrom / 体位性頻脈症候群
OH: orthostatic hypotension / 起立性低血圧
ステロイド投与中の肺炎
β-Dグルカンが感度90%以上、LDHは効果判定には利用できる
予防内服…ST合剤(バクトラミン) 1T/day
PSL換算 20mg/day x4weeks以上になる場合
高K注意→電解質フォロー、ARBなど高K誘発する薬の併用は避ける
β-Dグルカン
深在性真菌症
クリプトコッカス症では上昇しない
クリプトコッカス
肺、中枢神経、皮膚が主病変
血清抗原検査は感度・特異度高い。
院内発症の下痢
☆便のブリストルスケール
4→普通
7→水様便
・感染性
3days rule...入院4日目以降の感染性腸炎ではコレラや赤痢は積極的には疑わない。
便培養は提出する必要が無いが、CD陰性慢性下痢で消化器内科にコンサルトする場合は便培養の結果もあると良いので結局とる…?
CDI: Clostridium Difficile Infection
院内発症の下痢の20~30%、腸閉塞、便秘も起こしうる
全て抗菌薬に加え、制酸薬もリスク因子
・非感染性
薬剤性
経管栄養→注入速度が速い、浸透圧が高い、脂質が多い、食物繊維が少ない等で下痢に
排尿障害
リリアムで残尿測定
・頻尿
<鑑別>
・神経因性膀胱
骨盤神経障害…糖尿病、骨盤手術歴
尿閉/過活動性膀胱どちらも起こり得る
前頭葉障害…Parkinson disease、脳血管性認知症、正常圧水頭症
過活動性膀胱となることが多い
①尿道括約筋の低活動→骨盤底筋運動
②尿道括約筋の過活動→α1 blocker<シロドシン (ユリーフ) >
③排尿筋の過活動→抗コリン薬、β3 blocker<ミラベグロン (ベタニス) >
④排尿筋の低活動→抗コリン薬で症状緩和、α blockerや間欠的導尿
・機械的な圧迫
BPH
[50代㊚、尿道Ba抜去後に自尿見られず再留置→シロドシン4mg 2T2x 7daysで抜去成功]
・dib cap
貧血
Reticuloチェック。
肺高血圧
肺癌ないか?
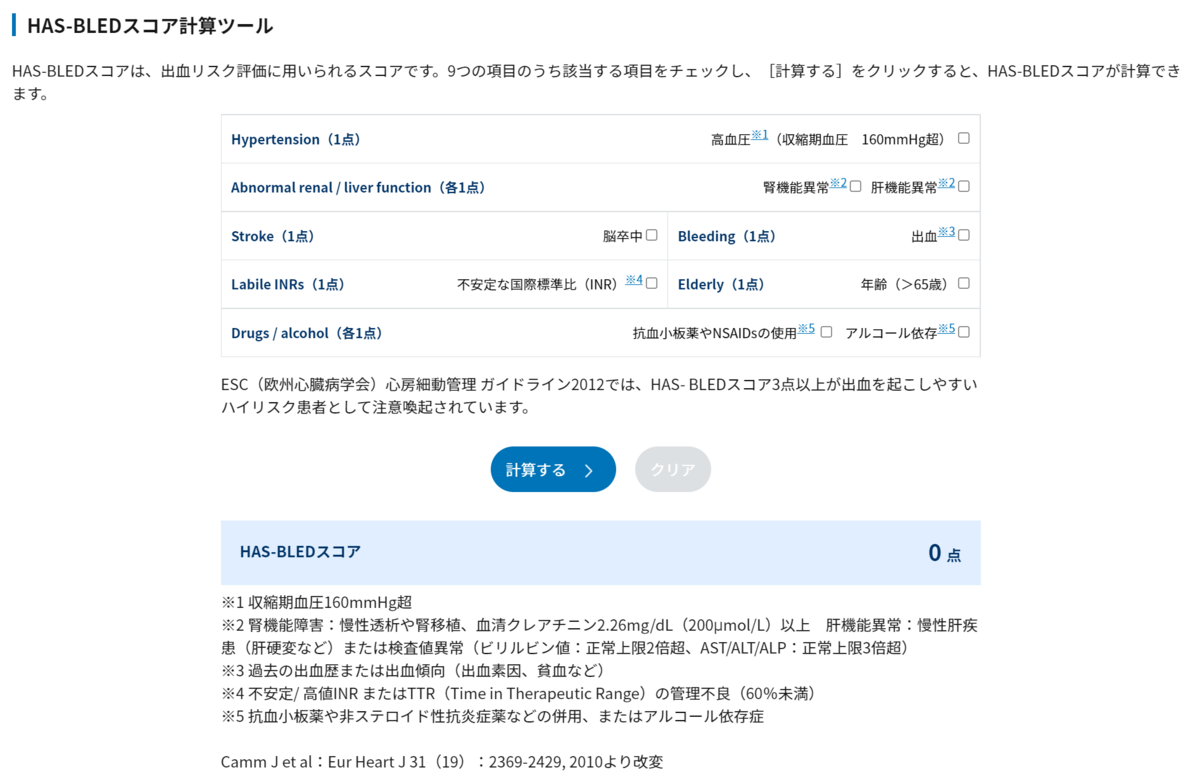
海ヶ倉先生スライド
まずは上腕動脈を逆行性に穿刺。(逆行性にしないと順行性だったら陰圧がかかってどんどん造影剤が流入してしまうから?)
→まずは皮下を麻酔して動脈の走行を確認しながらサーフローを穿刺する
→逆血がきたら1mmほど進め、その後は外筒は進めずに内筒を抜き、ガイドワイヤーを挿入する
→抵抗なく進んだら、外筒を根元まで進めて抜き、シースを挿入する(4or5Fr?)
→ステリーを使ってシースを固定する(一つは×の形に根元に貼り皮膚に固定し、もう一つはシースの長径に合わ
せるように貼る)
→造影して狭窄を確認
→確認できたら、シャントの抹消の静脈からまた同じように局所麻酔をしてサーフロー&シースを挿入する
→挿入したら静脈側のシースから中にワイヤーを入れながらバルーンを入れていく
→狭窄して進めにくい時には、トルクを使ってワイヤーを回転させながら進めていく
→病変まで進んだらバルーンを膨らませる
→バルーンが膨らんだらDSAで確認
→拡張できていたら手術終了
→まずは動脈側のシースから抜去していく
→動脈を抜く時には、動脈の走行を確認しながら人差し指を刺入部の直上あたりを抑えて、中指、薬指で血管を
抑えて止血する
→抑えた時にシャント血流がなくなっていればしっかり抑えられていると判断し、少し緩めて微かにシャント血
流があるぐらいがちょうどよい強さ
→静脈側に関しては、動脈側ほどシビアにならなくてもいいが、シースを抜いたら動脈側と同様指で圧迫止血す
る
→止血は5分間しっかりと抑えて止血し、その後は少しだけ緩めて5分間止血する。
→止血後は止血バンドを巻いて終了
血管外科/外科
輸液/点滴
| 用量 | Glu(g) | Na(mEq) | K(mEq) | Ca(mEq) | Cl(mEq) | |
| ソルデム3A | 500mL | 21.5 | 17.5 | 10 | - | 17.5 |
| ソルラクト | 500mL | - | 62.5 | 2 | 1.5 | 55 |
| ヴィーンF | 500mL | - | 65 | 2 | 1.5 | 54.5 |
| 生理食塩水 | 500mL | - | 77 | - | - | 77 |
(500mL中の含有量)
Glu 4kcal/g
【維持輸液】
目安 水分30mL/kg, Na 2mEq/kg, K 1mEq/kg, Glu 100g
疼痛下にある患者はADH分泌亢進していることが多いため電解質を多めに
投与することがある。
食事開始したらOFF
ex.)ソルデム3A 500mL x3→ソルデム3A 500mL x2 +ソルラクト 500mL x1
尿量に加えて、不感蒸泄は500mL~1L程度として輸液量を計算する。術後はサードスペースへの移行も考える。
【低K血症】
KCL 20mEq/20mL
20mEq/500mL以下に希釈し使用。K⁺は1日100mEqまで使用可。
低K時には細胞内K⁺も補充されるので、迅速な補正のためにはブドウ糖液で希釈するより細胞外液で希釈して負荷した方が良い。
内服できる場合は内服。重篤な高K血症に陥るリスクが小さい。
https://pins.japic.or.jp/pdf/newPINS/00060731.pdf
KCL 1T 13.4mEq/1g, 2~10g/day
【手背静脈ルート】
駆血強く
手を心臓より下に
皮膚引っ張りすぎると虚脱してしまう
しばらく叩くと浮き出てくる
かなり寝かせて刺入。高齢者では特に、ほぼ表面にある。入らなかったら少しずつ起こしていく。
【ロック】
CV→ヘパリン原液でロック
VASCASカテーテル→へパフラッシュでロック
末梢V, A line→生食ロック
【ブドウ糖輸液】
Glucose代謝は0.25~0.5g/kg/hrなのでそれ以上の速度で負荷すると高浸透圧性利尿を促進することになる。
glu 4kcal/g, 5~10g/Insulin 1U
ex) 5%Glu 500mL-1h, Insulin 2.5~5U
【栄養】
ビタメジン 1V/day
皮膚塗布薬
・軟膏 1日2回 保湿効果が高く肌に優しい
・クリーム 1日3回
・ローション 1日4回
【ワセリン】
白色ワセリン [20g]
【ステロイド軟膏】
皮疹の8割程度はステロイド軟膏で良いと言われているらしい。。
・mild...ロコイド
・strong...リンデロンVG (オレンジ)
・strongest...デルモベート
【抗真菌】
・ルリコン...ルリコナゾール
白癬、カンジダ、癜風
・ニゾラール...ケトコナゾール
病棟
【カルテ】
朝はまず昨日カルテ・夜間看護記録・バイタル(発熱ないか)を確認
外科では手術創のフォローが重要(血腫の緊満は無いか、圧痛ないか、など)
【病棟夜勤】
まずバイタル確認!
【入院中の発熱;6D】
Device
Drug
Difficile
Decubitus 褥瘡
DVT
cppD 偽痛風
【院内感染のSPACE】
S: Serratiaセラチア
P: Pseudomonas緑膿菌
A: Acinetobacterアシネトバクター
C: Citrobacterシトロバクター
E: Enterobacterエンテロバクター
◎エンテロバクター
【尿閉】
エビプロスタッド...前立腺の炎症及び酸化ストレスの軽減
タムスロシン...α1R拮抗薬
☆PAD薬物治療…スタチン、抗血小板、降圧薬
【抗血小板薬】
バイアスピリンPO→冠動脈イベントは減少するがPADの跛行は改善しない(保険適応外)
①エフィエント(プラスグレル) PO 275円/3.75mg
血小板膜上のADP受容体P2Y12を阻害
〇カルボキシルエステラーゼやCYP3A、CYP2B6などの酵素により代謝
〇2~4時間で効果発現
・プラビックス(クロピドグレル)PO 52.3円/75mg
血小板膜上のADP受容体P2Y12を阻害
△CYP2C19により代謝
△5~12時間で効果発現
②プレタール(シロスタゾール)PO
ミルリノン注 1518円(使い方も煩雑)
PDE3阻害薬→血小板凝集抑制・血管平滑筋弛緩
◎皮膚灌流圧を上昇する。
【術後】
・アルプロスタジルアルファデクス注 953円
プロスタグランジンE1を安定化させた製剤で局所血流増加、肉芽形成促進、表皮角化細胞増殖などのPGE1の作用を示す。
[術後3日程度使用]
・リマプロストアルファデクス錠
プロスタグランジンE1製剤→ 血小板凝集抑制・血管平滑筋弛緩
◎脊柱管狭窄症による跛行に対しても神経組織への血流を改善する
【抗凝固薬】
・ヘパリン...アンチトロンビン活性化。
APTTが正常の2~3倍になるように。
[5000U/5mL, 1mL/h]
・ワーファリン...V.K.阻害。(トロンビン、Ⅹ、Ⅶ、Ⅸ)
PT-INR
◎ヘパリン投与患者のワーファリン化はだいたい3mgから開始
[heparin 1mL/h→INR>1.5になったら翌日0.8mL/hで終了]
BZD骨格を持たないが、BZD受容体に結合する点はBZD系と同じ。
ω1 BZDRに結合し睡眠・鎮静作用。
肝機能障害、腎機能障害例では遷延するので注意(せん妄覚悟でマイスリー?)
Tmax: 1~1.5h, T1/2: 5~7h
Tmax: 0.5~1h, T1/2: 1~3h
超短時間作用だが神経症状出やすい。
縫合
【真皮縫合】(埋没縫合)
両端は盛り上がる(dog ear)ことが無いよう、両端は表皮側を真皮側より端に掛けて縫合する。
[持針器も鑷子も先を自分に向けないように使う(肘が外に出るような使い方はしない)]
[左側は中指と鑷子の親指側で捲る]
[右側は真皮を摘まんで上に持ち上げ針は右側に来るように持つ]
VAIVT
透析シャント Flow Volume≧500mL/min, Resistance Index <0.6
FV低下、R.I.上昇→VAIVT施行。
術後2時間で圧迫解除、さらに1時間経過観察し退院。
EVAR
腎動脈直下とCIAでステントグラフト固定。
10年以上の治療成績は外科手術の方が良い。超高齢者、腹腔手術歴のある患者などでEVAR選択。
・エンドリーク
type I ステントグラフト上下端からの流入
type II 側副血行路からの瘤形成
type III YグラフトとCIAグラフトの接続部からの流入
type IV ステントグラフトの不具合からの流入
・術後管理
創部OKか?血腫は緊満しているか?
腎動脈への血流は保たれているか?
下肢への血栓塞栓はないか?
〇グラフト感染は術後1か月以上経過してからが多い。術中の感染というよりは術後生活の中で外界から血流感染か。
PAD/CLI
【PAD】peripheral arterial disease 末梢動脈疾患
定義…ABI<0.9, 症状の有無を問わず (ABI: ankle brachial pressure index)
ただし全身血管疾患と捉える。
5年生存率 70~80%
※ABIは大腿-膝窩バイパス術後で膝窩吻合部が膝より遠位の場合、血圧計で吻合部を潰してしまうのでABIは行わない。
【CLI】critical limb ischimia 重症下肢虚血
定義…下肢虚血により安静時疼痛や難治性潰瘍を呈する
5年生存率 30~60%
Amptationする場合はSPP: skin perfusion pressureを見て切断の高さを決める。
EVT EndoVascular Treatment
患肢と対側のCFAをエコー下で穿刺。大腿骨頭の上で刺入すると圧迫しやすい。
大動脈弓の手前までガイドワイヤーで進み、腹部大動脈下縁から造影し、患肢をCIAから血管造影し閉塞箇所を確認する。SFAとDFAの内外関係は個人差アリ。
ガイドワイヤー/シース/カテーテル/ステント
【ガイドワイヤー】
くるくる回して先端の振れ幅から血管の径を推測しよう
ラジフォーカス [0.035 inch]
エクストラスティッフ
先端は柔らかくなっている。屈曲箇所が石灰化しラジフォーカスが入らない場合に。
https://www.info.pmda.go.jp/ygo/pack/250288/22400BZX00511000_A_01_04/
【ガイディングシース】
ラジフォーカスイントロデューサ [4Fr]
https://www.terumo.co.jp/medical/equipment/me207.html
HALO ONE [6Fr]

【ステント】
ルミネックス [10/40mm, 8/40mm]...PAD

https://www.info.pmda.go.jp/downfiles/md/PDF/780045/780045_21400BZY00105000_C_03_08.pdf
ENDURANT II...AAA

https://medtronic-endo-academia.jp/pdf/productbrochure/100/StentGrafts.pdf
→reliant baloon catheterで圧着
https://www.info.pmda.go.jp/downfiles/md/PDF/530366/530366_22100BZX00357000_A_01_05.pdf
【カテーテル】
・血栓除去
Fogaty [5Fr]
(動脈用)

https://www.edwards.com/jp/professionals/products/embolectomy
・バルーンカテーテル
Mustang (~150mm)
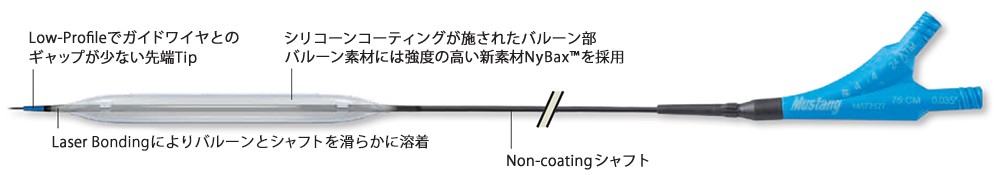
https://www.bostonscientific.com/jp-JP/products/catheter-balloon/Mustang.html
ULTRAVERSE [8/40mm]

IN.PACT (Drug Corting Baloon)

IN.PACT Admiral Drug-Coated Balloon - 製品概要 | メドトロニック
・PICC
パワーPICC

https://www.bd.com/ja-jp/offerings/capabilities/vascular-access/vascular-iv-catheters/power-picc
ヘパリンロック時引き抜かないよう注意!3-0で縫合し固定の上IV3000貼付。
・バスキャスカテーテル
ソフトセル
https://www.info.pmda.go.jp/downfiles/md/PDF/780045/780045_20800BZY00896000_C_08_11.pdf
