糖尿病代謝内科

https://cdn.jsn.or.jp/data/CKD2018.pdf
【DM】
1型糖尿病、分泌能低下したT2DMなどでも必要単位数は人により様々
→1日30単位使っていても分泌能がある程度残っている人もいるし、分泌能ほぼ枯渇していても1日15単位くらいのこともある
・HbA1c→1~2か月の血糖反映
安定化HbA1cに至る
鉄欠乏性貧血、VB12欠乏性貧血、脾摘後貧血などではRBC寿命が長くなりHbA1c高値に。
・グリコアルブミン {12.3~16.9%} →2, 3週間くらいの血糖反映 (Alb T1/2: 17 days)
不可逆反応を含む。HbA1cより糖化反応性が高いため食後高血糖を反映しやすい。
→1型糖尿病、妊娠糖尿病、糖尿病の急性増悪などで。
☆低血糖にしないことが重要
低血糖により惹起される病態…VF、低血糖脳症(12~24h)
また、繰り返しの低血糖は認知機能障害を進行させる。
注射の単位数が多いと低血糖リスクとなるので経口血糖降下薬を併用し単位数を下げることもある。
※Somogyi効果…低血糖経過に対する二次的な高血糖。特に夜間の低血糖経過は患者が自覚できず、早朝には高血糖となり隠される可能性があり注意。
☆入院時
・入院前の経過…インスリン需要ある患者か、入院前加療は内服のみかインスリン使用か、それで血糖コントロールがうまくいっていたのか。
・普段との食事の差(特に炭水化物、糖質)、歩行障害の問診、神経所見(感覚障害はあったても気を付けましょうと言うくらいしかできないが。。)
・インスリン分泌能 (C peptide index)
・眼科診察→DM網膜症ある場合、急速血糖コントロールで増悪する可能性がある (early worsening)
・膵癌のスクリーニング
・CVRR... 自立神経障害で変動係数減少
・ABI/PWV→異常あれば四肢血管エコー
・HbA1c...2か月くらいの血糖値を反映、ただしHb低下時はRBC生存期間短縮している可能性あり、RBCにGluが結合する度合いが低くなるので参考値となる。
合併症予防 HbA1c<7.0%

・血糖コントロール
合併症予防 BS≦140
感染症予防 BS<180。これ以上は好中球貪食能が下がる。
逆に110とかまでは下げなくていい
術後OHA再開時期は、インスリンでBS<200に保つべき期間を考える。
ex) 術後5日でENT→入院中はOHA再開せずインスリンで管理、退院でやむなく一斉再開
目標…140~180。朝食前BS÷20 ≒ HbA1c
・インスリン分泌能
・C peptide index: CPRx100/Glu
空腹時 0.8~1.2、食後2時間 1.5~2
ただし腎機能低下例ではC peptideの血中濃度が上昇する(腎代謝低下)ので参考程度
・DPP4i内服のみでHbA1c良好→分泌能保てているはず
☆分泌能が低い症例ではインスリン投与した時に自己分泌による緩衝が期待できないので低血糖/高血糖になりやすい。必要に応じ1単位ずつ変えていく。
Insulin
責任インスリンを調整。
※目標HbA1cを意識し調整。BS<100にはならないようにしたい。
食事可能患者の目安単位数:
一日単位数 体重 x0.7~1 U 3分の1を持効型基礎分泌
開始単位:
一日単位数 体重 x0.2で各食前2:3:2に分割 →70kg患者で4-6-4
とはいえ、まずはq 2-2-2-0で様子を見る
・持効型
<トレシーバ>定常状態で作用42時間以上
<ランタスXR>立ち上がり1~2時間、作用24時間
→ランタスの方が1日で結果が分かる
入院中の持効型はランタスで調整してからトレシーバに移行というのも良い。
※上振れ/下振れ経過があるが全体的には高めで推移は安定している時 (ex: 150-160-135-150)はq 1u上げると翌日BS<100になりかねない。 →t +1uも考慮する。
※Somogyi効果による早朝高血糖の場合は持効型を減量する必要があり要注意。
※早朝だけでなく、検査などによる禁食の後も持効型の効果を見るには良い。
・中間型 n
<ノボリンN>立ち上がり約1.5時間、ピーク4~12時間、持続24時間
1日2回でより調節しやすい持効型と考える。
朝夕の単位固定→退院までに持効型に移行
ex) n 朝9-夕9→t 18
・即効型 r
食前打ち
<HuR>立ち上がり30分、ピーク1~3時間、持続5~7時間
皮下注の効果は10uで頭打ち。
☆糖入り補液への混注
周術期や鎮静患者には糖入り補液にインスリン混注してしまおう。
糖入り補液へのインスリン混注:Glu 5~10g/insulin 1U →まず Glu 7g / HuR 1u
スケールが掛かったら適宜割り付ける。
[ソルデム3AG Glu 37.5g/r 5u x4本回しでS/S total 8u/day→翌日は各r 2u増量し7uにする]
※K+ follow
・超速効型 q
食直前打ち
食後打ち…食事摂取量が不安定な患者に
<ノボラピッド>立ち上がり約15分、ピーク1~3時間、持続3~5時間
<ヒューマログ>立ち上がり約15分未満、ピーク0.5~1.5時間、持続3~5時間
食後打ち例)主菜8~10割→決め打ち全量
主菜4~7割→決め打ちの半量、小数点切り捨て
主菜0~3割→0単位
☆インスリン持続静注
HHS, DKAで外液負荷後もBS>400が遷延している場合
開始用量... 0.05~0.1U/kg
BS降下速度... <100/h, 1hごとに血糖とK⁺測定
K補充... <3.3ではインスリン投与を中止 (詳細はDKAのK投与で検索)
・s/s: スライディングスケール
◎ope後、感染症
BS<200を目指してs/s強気にかけていく。
◎T1DM、食指不安定など低血糖リスクが高いとき
決め打ちは下振れしてもhypoにならないように弱気に。
accidentalな高血糖にs/s: BS 201, q+2u~などで過補正にならないよう補正していく。
◎目標HbA1c 8.0%、目標血糖値OHA再開後で血糖推移を見たい、など
s/s弱めに
例) 強めs/s
BS>151 q+2u, >201 q+3u, >251 q+4u, >301 q+6u, >351 q+8, >401 Dr call
例) 弱め
BS>201 q+1u, >251 q+2u, >301 q+3u, >351 q+4u, >401 Dr call
経口血糖降下薬
まず心血管予後に改善のエビデンスがあるビグアナイド/SGLT2i/GLP-1 analogue
DPP4iは血糖改善の効果は大きいし副作用が少ないので高齢者には処方しやすいが、心血管系の予後改善のエビデンスは無い
※患者に合う機序の薬を処方することが大事 (オーダーメイド治療!)
※食事療法の方が大事 diet failureは何してもダメ
<ビグアナイド系>
◎メトホルミン塩酸塩 (メトグルコ)
機序がよく分からぬ
ミトコンドリアの呼吸鎖(特にcomplex 1)を一過性に抑制
・筋GLUT4Rの細胞膜へのトランスロケーション促進→インスリン抵抗性改善
※乳酸アシドーシス 腎機能障害(→要調節)、脱水(手術)はリスク高める
→高齢者、利尿薬併用、アルコール多飲者などには注意が必要
ヨード造影剤もリスクを高めるため、検査2日前から休薬する
術前休薬の補助は長時間型でなく、短時間型で良い。
※T2DMでインスリンが大量に分泌されているのに抵抗されているような症例でPO。インスリン依存状態の患者ではメトホルミン処方しても単位数は減らない感じらしい。
<SGLT-2 inhibitor>
~フロジン
◎ダパグリフロジン (フォシーガ)
BS降下作用はちゃんとある
※腎機能低下例ではそもそも効果が無いので使わない。
※脱水、UTI、正常血糖ケトアシドーシス
尿排泄できるから高血糖にならないだけでDKAと本質は同じ。不適切なインスリン減量、脱水はリスク。また、脱水により腎機能低下しやすいので飲水励行する
<GLP-1 activator>
insulin分泌促進+満腹中枢刺激 [吐き気がする]
体重減少、食生活改善も見込める…!? [1か月程度で戻ってしまった]
※投与方法が煩雑
◎セマグルチド (オゼンピック) ...0.25~0.75mgで調節/増量可能
週1皮下注 or 毎朝内服(2021/12~)。ただし内服方法も煩雑。
BBB通過し食欲抑制効果があるため肥満患者向け。
◎デュラグルチド (トルリシティ) ...腹部症状が軽度
週1皮下注。
BBB通過せず食欲維持できるためやせ患者向け。
<DPP-4 inhibitor>
◎リナグリプチン (トラゼンタ) t1/2≒100h 禁忌が無いのでとりあえずこれで可
◎シタグリプチン (ジャヌビア) t1/2≒12h ※腎障害例では要調節
◎ビルダグリプチン (エクア) t1/2≒2h ※肝障害例では禁忌

<SU薬>
<グリニド系>
◎レパグリニド (シュアポスト) t1/2=0.8h, 作用時間4h
各食直前に内服。胆汁排泄。腎障害でも慎重投与OK。
[レパグリニド+クロピドグレルによる遷延性重症低血糖あり]

<α-GI: α-glucosidase inhibitor>
食後高血糖を緩やかに。
BS4点測定値のわりにHbA1cが高い場合には食後の一時的な血糖スパイクが予想され(超速効型インスリンでも作用4時間程度はあり、それにより次の食前までには下がる)、特に推奨される。
※腹部症状(排ガス増加、下痢、便秘)に注意。イレウスリスクある患者では躊躇する
満腹感・腹部不快感で食事摂取量が減ってくれる
◎ミグリトール (セイブル)
◎ボグリボース (ベイスン)
<チアゾリジン系>
PPARγ activator→脂肪細胞を変化させる
※近位/遠位尿細管のNa再吸収亢進作用により浮腫を起こしうる
※レプチン抵抗性を改善するわけではない…?食欲は変化しないらしい
※膀胱がんリスクある可能性
◎ピオグリタゾン (アクトス)
<新規>
◎イメグリミン (ツイミーグ)
ミトコンドリア呼吸鎖複合体Ⅰを部分的に阻害して、酸化ストレスを減らし細胞死を減らす
・内因性ステロイド分泌が抑制されるため早朝血糖値が上昇しない
→持効型は不要な例も多い
・耐糖能が下がるだけで糖新生はさほど亢進しない
→食事しなければ意外とBS上がらない。らしい。
→スライディングを強めにかける
固定もいきなり4単位とか上げないと追いつかない
day 2には10uくらい必要になることも。。
・デキサートの時刻、輸液の時間とGlu含有量に注意。
[10:00-で当日昼食前BSすでに高い]
・食思不振がいつ来るか分からないので基本は食後打ち。
→元々内服のみの場合、デキサート終了してから3日程度で漸減させ決め打ち0に、さらに5日程度で元に戻る感じか?血中半減期 (6h)と生理的半減期 (48h)は全く異なるので注意。
DKA/HHS
ケトン分画
SPIDDM:Slowly progressive insulin-dependent diabetes mellitus (緩徐進行 1 型糖尿病)
GADAb (+)だが急性経過を取らなかったDM。
早期にインスリン導入した方が分泌能が保持される傾向がある。(分泌能が枯渇するとインスリン導入しても血糖コントロールが難しい)
→T2DMらしくてもGADAbは必ずチェック。
→1日1回持効型だけでも打ってもらうのはお手軽 (BOT: Basal-supported Oral Therapy)
妊娠糖尿病 GDM: gestational diabetes mellitus
<診断基準>
・空腹時 <92
・75gOGTT 1h <180, 2h <153
どれか一つでも掛かったらGDM。
<食事>

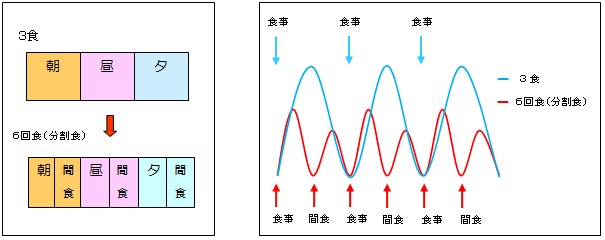
※hypo: ≦60でOK。何よりも高血糖を避ける。
※出産により耐糖能は劇的に改善する。
出産後は血糖4検+Insulin offで経過観察。
低血糖の対応
50% Glu 20mL 2A→以後は外液のみで、糖分入れなくても血糖降下しないことを確認。
[BS 30, 50% Glu 20mL 2A→5% Glu→1h BS 150→2h Glu 130→帰宅→6時間後再搬送]
・夜間の低血糖が続く場合は眠前にジュースなども。
[肝硬変では糖新生が低下。AST/ALT上昇例というよりPT低下例が肝硬変like]
【脂質】
Lipo proteinによる運搬… Chol, TG, PL (リン脂質)
core... Chol エステル, TG
外殻... free Chol, PL, apo-lipo protein (脂質たちと結合するタンパク質)
TG
酒、脂、果物で上昇
TG >400ではLDL-Choの評価は参考値となる
ぺマフィブラート (パルモディア)
PPARαリガンド